우리는 현재 서양 여성의 임신을 지연시키는 경향에 대해 여러 차례 이야기했습니다. 이것은 현재 고등 교육과 직장 세계에 여성을 통합시키는 데 기인 한 것이지만, 의심의 여지없이, 어머니가 의식적으로 생각되고 여러 가지 이유로 적절한 시간을 선택한다는 생각은 의심의 여지가 있습니다. 개인, 교육, 노동, 경제 및 가족 조직.
그러나 35 세의 어머니 모성 및 아동 건강에 관한 몇 가지 특별한 고려 사항이 포함됩니다.
모성을 늦추는 사회적 경향
오늘날의 사회는 출산을 여성의 유일한 필수 목표로 만들지 않고 어머니가되기가 어려워서 여성이 늦게 결정하기로합니다. 대가족에는 실제 조직이 없으며 일과 가족 화해에 대한 실질적인 도움도 없습니다.
또한 많은 여성들이 자신의 업무 성과를 실현하려고 노력하고 있으며, 자녀가 직장을 떠나거나 몇 개월 동안 보육원에 아기를 맡겨야하는 의무에 의해서만 지원 될뿐만 아니라 경력에 제동이 될 수 있습니다. 어머니가 되기는 쉽지 않습니다.
불임 감소
첫 번째 문제는 35 세 이상의 여성은 어머니로 결정할 때 자신을 찾을 수 있습니다 그 시대부터 생식력이 감소합니다. 여자는 20 대에 훨씬 더 비옥하며 35 세부터 임신 할 수있는 능력이 크게 줄어 듭니다.
세포의 노화는 명백해지기 시작하고주기 단축의 첫 징후도 발생할 수 있습니다. 우리 몸은 자연스럽게 폐경기에 접근 할 때 임신 가능성을 낮추기 위해 노력합니다.
오늘날 훨씬 더 일반적인 건강 상태 덕분에 35 세 여성은 건강 상태에 있지만 생식 기관은 이미 불임에 대한 신호를 보낼 수 있습니다.
보조 생식
이러한 이유로, 여성의 원인과 다른 요인들에 대한 개념 문제를 가진 부부들은 점점 더 도움이되는 생식 기술로 갈 필요가있다.
난소 자극 또는 배아 이식의 경우, 다중 출생 가능성이 배가 될 것이며, 이는 자발적인 유산, 조산 및 제왕 절개 비율이 더 높다는 것을 의미합니다.
염색체 이상 위험
임신 후기또한 일부 위험, 특히 삼 염색체와 같은 염색체 변형이있는 아기의 위험이 증가합니다. Amniocentésis 또는 기타 저 위험 검사는 일반적으로 이러한 문제를 배제하기 위해 사용되지만 태아 진단은 아무것도 치료하지 못한다는 것을 항상 알아야합니다.
개인마다 양심과 위험에 따라이 시험을 치를 것인지 결정해야합니다. 어떤 경우에는 유전 적 문제가있는 경우 출생을 피하고 싶지 않으면 양수 증이 임신 손실의 위험을 증가시키기 때문에 역효과를 낳을 수 있습니다.
검사와 관련된 낙태의 위험, 삼 염색의 위험 및이 문제 또는 다른 문제가 진단되면 고려해야 할 결정이 고려되어야 할 문제이며, 각 경우 의사에게 특정 데이터를 요청하는 것이 편리합니다 .
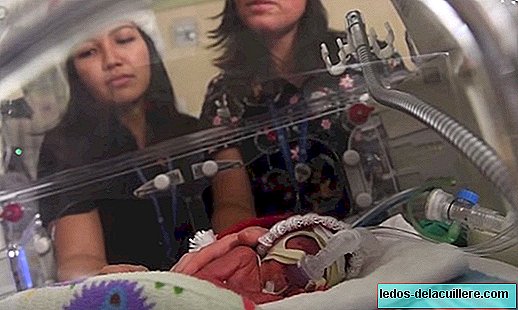
엄마와 아이를위한 다른 건강 위험
또한 35 세 이상의 어머니조기 분만, 제왕 절개, 도구 분만, 고혈압 또는 임신성 당뇨병, 출산 연령을 결정할 때 고려해야 할 상황이 발생할 위험이 더 높을 수 있습니다. 그들은 그것에 대해 조언 할 이유가 없지만 모든 의미에 대해 알아야합니다.
모든 임신의 경우, 엄마와 아이의 건강을 모니터하는 신뢰할 수있는 의사를 만나는 것이 필수적이지만, 35 세 이상의 어머니 그것은 훨씬 더 중요하며 많은 경우 합병증을 감지하거나 피하기 위해 더 많은 제어가 필요합니다.